Nekpapillomen zijn een van de manifestaties van een infectieziekte die wordt veroorzaakt door het humaan papillomavirus. Verwijst naar goedaardige huidformaties.
Oorzaken van papillomen in de nek
Er is één etiologische reden waarom papillomen in de nek of in een ander deel van het menselijk lichaam beginnen te groeien - infectie met het humaan papillomavirus (HPV), dat een lid is van de Papovaviridae-familie. Er zijn meer dan 100 serotypen van deze ziekteverwekker, die elk verantwoordelijk zijn voor het verschijnen van een ander ziektebeeld van de ziekte (papilloma, condyloma, wratten - deze concepten zijn synoniem, verschillende namen worden geassocieerd met de eigenaardigheden van lokalisatie in een bepaald gebied).
De belangrijkste transmissieroutes zijn contact-huishouden en genitaal (condylomen van het perianale gebied). Het virus kan alleen de huid binnendringen in aanwezigheid van microdamages of open wonden, in andere gevallen kan het de beschermende barrière van de huid niet passeren.
Pathogeen informatie
- Het heeft een hoge mate van verspreiding ongeacht geslacht (het manifesteert zich echter vaker bij vrouwen dan bij mannen), leeftijd of regio (volgens sommige bronnen is 2/3 van de planeet besmet met dit virus).
- Bevat dubbelstrengs, gedraaide ring-DNA dat kan worden geïntegreerd in het menselijk genoom.
- Infectie met sommige stammen wordt in verband gebracht met een hoog carcinogeen risico, vooral in het geval van blijvend letsel. Nekpapillomen worden veroorzaakt door niet-oncogene stammen van het virus.
- Een virus doorloopt twee hoofdfasen in het splitsingsproces. In de eerste fase is het in episomale (vrije) vorm en in dezelfde periode vindt de hoofdverdeling van het virale deeltje plaats. Deze fase is omkeerbaar (na behandeling treedt een langdurige remissie op). In het tweede - integratieve - stadium wordt het virus geïmplanteerd in het genoom van de cel (de eerste stap naar celdegeneratie en de vorming van een kwaadaardig neoplasma). De eerste fase is van voorbijgaande aard en gaat relatief snel voorbij, terwijl de tweede latent is en het bestaan van dragers verklaart.
- De basale laag van de epidermis, waar het virus zich repliceert, wordt aangetast. In de overige lagen kan de ziekteverwekker aanhouden, maar niet delen. Op voorwaarde dat het virus zich in de kiemlaag bevindt, terwijl het groeit, wordt de normale differentiatie van cellen in alle lagen van dit gebied verstoord, vooral ter hoogte van de stekelige laag.
- Heeft de neiging tot langdurig asymptomatisch dragerschap in het lichaam (van enkele maanden tot een jaar). Het is zelden mogelijk om een specifiek moment van infectie te identificeren - dit is de reden waarom de behandeling begint tijdens een periode van intense klinische manifestaties, en niet bij de eerste vage tekenen.
- Om infectie te voorkomen, worden bivalente en quadrivalente vaccins gebruikt, die vooral effectief zijn tegen de meest oncogene stammen 16 en 18.
Predisponerende factoren
- Gebrek aan hygiëne. Omdat het virus lange tijd vitale activiteit in de externe omgeving kan handhaven, is het noodzakelijk om de regels voor persoonlijke hygiëne zorgvuldig in acht te nemen bij het bezoeken van openbare plaatsen (zwembad, badhuis, fitnessruimte).
- Traumatisch letsel van de huid. Microscheurtjes of krasjes op de huid (bijvoorbeeld veroorzaakt door het wrijven van de hals met de kraag van een overhemd) zijn voldoende om het virus te laten doordringen.
- Verminderde werking van het immuunsysteem. Met immunodeficiënties van welke genese dan ook, ontstaan gunstige omstandigheden voor de ontwikkeling van eventuele infecties. Veelvuldige verkoudheden en infectieziekten leiden bijvoorbeeld tot een verzwakking van het immuunsysteem en het verschijnen van papillomen op de huid.
- Zelfinfectie bij krassen op de huid.
- Systematische levensstijlstoornis (stress, gebrek aan lichaamsbeweging, onjuiste voeding). Deze factoren beïnvloeden het werk van alle stofwisselingsprocessen in het lichaam en leiden tot een afname van de barrièrefunctie van de huid.
- Omgevingsfactoren die de afname van de afweer van het lichaam beïnvloeden (onderkoeling, overmatige blootstelling aan ultraviolette straling).
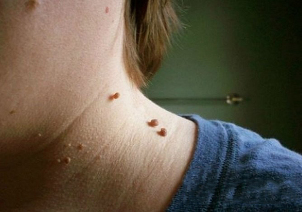
Externe manifestaties van de ziekte
Cervicale papillomen op de foto zien er als volgt uit:
- De groei bevindt zich meestal op een brede basis en steekt aanzienlijk boven het huidoppervlak uit. Minder vaak wordt de basis van het papilloma weergegeven door een dun been (in dit geval neemt de formatie een hangende positie in). Bij de tweede optie is het risico op letsel veel groter.
- De grenzen van het onderwijs zijn gelijk en duidelijk.
- De kleur verschilt niet van de omringende huid. In zeldzame gevallen kan het wat bleker of donkerder zijn dan de aangrenzende weefsels.
- Het oppervlak is vaak egaal, glad. Soms zijn gezwellen mogelijk aan de bovenkant van het papilloma, waardoor het oppervlak geribbeld is.
- Diameter varieert sterk - van 1-3 mm tot enkele centimeters (papilloma's met een kleine diameter komen vaker voor).
- Locatie op elk deel van de nek (achterkant, zijkant voorkant). Soms is het gezicht erbij betrokken.
In de regel zijn er veel laesies langs de huidplooien.
In zeer zeldzame gevallen kunnen papillomen in de nek kwaadaardig worden, dat wil zeggen degenereren tot een huidtumor. Dit kan gebeuren als gevolg van infectie met een oncogene HPV-stam.
Tekenen die kunnen duiden op een kwaadaardige transformatie zijn de volgende:
- kleurverandering en heterogeniteit (polymorfisme);
- grensverandering (vervaging, verlies van definitie);
- het optreden van asymmetrie (bij het trekken van een lijn door het voorwaardelijke midden van de formatie kunnen geen twee gelijke helften worden verkregen);
- intensieve groei;
- bloeding of ulceratie (een niet-specifiek symptoom, aangezien het ook kenmerkend is voor een eenvoudige verwonding van het neoplasma);
- jeuk, branderig gevoel, peeling; Er worden
- drop-outs gevormd (kleine dochterformaties rond de centrale).
Het verschijnen van dergelijke symptomen betekent niet noodzakelijkerwijs degeneratie van het papilloma, maar het betekent wel dat u een arts moet raadplegen en differentiële diagnostiek moet ondergaan om uit te zoeken of we het hebben over een gewone, ontstoken moedervlek of huidkanker.
Hoe zich te ontdoen van papillomen in de nek
Behandeling van papillomen in de nek wordt alleen op een complexe manier uitgevoerd met een gelijktijdig effect op de pathologische focus op de huid en op de ziekteverwekker zelf in het bloed.
Er zijn verschillende manieren om te vechten:
Methode |
Beschrijving |
Medicatie |
Het gebruik van cytostatica, immunomodulatoren is ontworpen om de replicatie van het virale agens in het getroffen gebied te onderdrukken en de concentratie ervan in het bloed te verlagen. Sommige geneesmiddelen (keratolytica) worden topisch direct aangebracht om de huidgroei te vernietigen (dichtschroeien en weefselnecrose veroorzaken). |
Fysieke methoden |
Cryodestructuur, lasertherapie, elektrocoagulatie. Ze zijn bedoeld om papillomen in zowel de nek als andere delen van het lichaam kwijt te raken. Met deze methoden kunt u het esthetische uiterlijk van open gebieden herstellen en het virale reservoir verwijderen - de huidneoplasma's zelf, maar ze verwijderen het virus niet volledig uit het lichaam. |
Combinatietherapie |
Combineert de vorige twee opties en is daarom het meest effectief. |
De behandeling van papilloma's met huismiddeltjes uit de volksmond (bijvoorbeeld stinkende gouwe) is niet effectief en vaak gevaarlijk. In ieder geval is overleg met een arts een voorwaarde.
Fysieke vernietigingsmethoden
Het is mogelijk om formaties effectief te verminderen met behulp van de volgende fysieke methoden:
Methode |
Beschrijving |
Lokale actie met oplossingen van geconcentreerde zuren |
1, 5% oplossing van zinkchloorpropionaat in 50% 2-chloorpropionzuur, een combinatie van salpeterzuur, azijnzuur, oxaalzuur, melkzuur en kopernitraat trihydraat, enz. worden gebruikt De procedure wordt poliklinisch uitgevoerd door een specialist (dermatoveneroloog, schoonheidsspecialist) in overeenstemming met de chirurgische regels. . . Het middel wordt puntsgewijs met een spatel aangebracht totdat de kleur van de formatie naar een lichtere kleur verandert (zodra dit is gebeurd, moet de verdere applicatie onmiddellijk worden gestopt). Voor een volledige genezing van papilloma moet u gemiddeld 1-2 behandelingen uitvoeren. |
Elektrocoagulatie |
Met behulp van een speciaal elektrisch mes wordt een puntuitsnijding van de formaties uitgevoerd zonder de onderliggende weefsels aan te tasten (er is een minimaal effect op gezonde huidcellen). De methode is het handigst als de formatie een lange steel heeft en een klein formaat. |
Cryodestructuur |
De focus wordt blootgesteld aan vloeibare stikstof, ultralage temperatuur leidt tot weefselnecrose. Het is goed om deze manier van onderwijs met een brede basis schoon te maken. De tijd van stikstofwerking wordt geselecteerd door een specialist (1-5 minuten). Na moxibustie vormt zich een brandwond die geneest gedurende gemiddeld 10 dagen. |
Laser verwijderen |
De modernste en meest delicate benadering om gezwellen op prominente plaatsen zoals de nek te verwijderen. Heeft de meest positieve recensies. Met behulp van een lichtgeleider van 5 sec tot 3 min in een continue modus reageren ze op de focus. De genezingsperiode is veel korter dan bij andere methoden (5-7 dagen). De techniek gaat gepaard met minimaal trauma aan de omliggende weefsels vanwege de hoge precisie van de actie. |
Klassieke chirurgische verwijdering (excisie met een scalpel) |
Zeer zelden gebruikt, alleen bij grote laesies of bij verdenking van maligniteit. De reden is dat de laesies vaak meervoudig zijn, verspreid rond de nek en te klein zijn voor excisie. Bovendien kunnen er na chirurgische excisie littekens achterblijven die op zichzelf een cosmetisch defect veroorzaken. |













































































